Влияние сочетанного применения внутрикостных блокади «Хондрорепаранта Гиалрипайер» на грыжу межпозвонкового диска и параспинальные мышцы у пациентки с болью в спине
04.02.2025


Л.Е. Корнилова1, Е.Л. Соков1, А.А. Корнилова2,В.В. Уразов1, Е.В. Наумова3
1 Российский университет дружбы народов имени Патриса Лумумбы,Москва, Россия
2 Университетская клиническая больница им. В.В. Виноградова, Москва,Россия
3 Компания «Мартинекс», Москва, Россия
РЕЗЮМЕ
До сих пор боль в спине является нерешенной проблемой, как с точки зрения определения ее причин, так и лечения.
В последние годы авторами большое внимание уделяется двум потенциальным причинам боли в спине: дегенерации межпозвонковых дисков и жировой инфильтрации параспинальных мышц.
В статье представлен клинический случай эффективного сочетанного применения внутрикостных блокад и внутримышечного локального введения «Хондрорепаранта Гиалрипайер» у пациентки с рецидивирующей болью в спине и грыжей межпозвонкового диска. Это позволило быстро снять болевой синдром в спине в период обострения. А также дополнительно снять локальные болезненность и напряжение параспинальных мышц, устранить дисфункцию, предупреждая их дистрофию и жировую дегенерацию, что в дальнейшем обеспечило долгосрочную клиническую эффективность и регресс грыжи межпозвонкового диска по данным МРТ.
Ключевые слова: боль в спине; параспинальные мышцы, грыжа межпозвонкового диска, внутрикостные блокады, «Хондрорепарант Гиалрипайер»
ABSTRACT
Co-use effect of intraosseous blockades and Chondroreparant Hyalrepair on spinal disc herniation and paraspinal muscles in a patient with lower back pain L.E. Kornilova1, E.L. Sokov1, A.A. Kornilov2, V.V. Urazov1, E.V. Naumova3 1 Peoples’ Friendship University of Russia named after Patrice Lumumba (RUDN University), Moscow, Russia 2 Vinogradov University Clinical Hospital, Moscow, Russia 3 Martinex Company, Moscow, Russia Lower back pain causes and treatment remain an unsolved problem. Recently it was paid a lot of attention to potential causes of back pain: the degenerative processes of the intervertebral disc and fat infiltration of paraspinal muscles. The article presents a clinical case of combined use of intraosseous blockades and intramuscular local administration of Chondroreparant Hyalrepair in patient with recurrent back pain and herniated disc. It was demonstrated that pain management of acute exacerbation and muscles local tension relieve were provided fast. Muscle dystrophy and fat degeneration prevention plays role as far as long-term clinical effectiveness is concerned. Method combination associated with muscle dystrophy and fat degeneration prevention and regression of intervertebral disc herniation according to MRI. Further researches are needed. Key words: lower back pain; paraspinal muscles, herniated disk, intraosseous blockades, Chondroreparant Hyalrepair
Введение
До сих пор боль в спине является нерешенной проблемой, как с точки зрения определения ее причин, так и лечения. В последние годы авторами большое внимание уделяется двум потенциальным причинам боли в спине: дегенерации межпозвонковых дисков и жировой инфильтрации параспинальных мышц [1]. Параспинальные мышцы (многораздельная, большая поясничная мышцы, мышца, выпрямляющая позвоночник) имеют решающее значение для функционирования и стабильности позвоночника [2]. Дегенеративный процесс в позвоночнике с формированием остеофитов, спондилеза, спондилоартроза, остеопороза позвонков, приводит к дегенерации межпозвонкового диска, снижению его высоты, потере пульпозного ядра, формированию межпозвонковой грыжи и возникновению боли в спине [2, 3].
Боль в спине приводит к дисфункции параспинальных мышц и вызывает их дегенерацию [3]. Макроскопически дегенерация мышц проявляется уменьшением площади поперечного сечения волокон и увеличением их жировой инфильтрации. Так же могут происходить микроскопические изменения, например, в распределении мышечных волокон [4]. Кроме того, дорсопатический болевой синдром вызывает локальный воспалительный процесс в мышцах, которые в данных условиях обладают более высоким окислительным потенциалом, что поддерживает дальнейшую хронизацию боли в спине [3, 4]. Актуальность. В клинические рекомендации лечения пациентов неспецифической болью в спине входит применение нестероидных противовоспалительных препаратов (НПВС), миорелаксантов, противосудорожных препаратов, антидепрессантов, капсаицина, физиотерапевтического лечения, мануальной терапии, лечебной физкультуры. [5, 6, 7]. Однако у большого количества пациентов результаты лечения остаются неудовлетворительными. У 10—20 % пациентов трудоспособного возраста острая боль в спине трансформируется в хроническую, а у 25—30 % — рецидивирует в течение года [5, 6]. Поэтому разработка новых методов лечения является актуальной. В настоящее время в лечении боли в спине все чаще применяются методы регенеративной медицины из-за их влияния на дегенеративно-дистрофические процессы в различных биологических тканях. Для воздействия на дегенеративно-дистрофический процесс в позвоночнике хорошо зарекомендовала себя внутрикостная терапия по Сокову Е.Л. [8, 9, 10].
Для воздействия на воспаление, дегенерацию и жировую инфильтрацию мышечной ткани– локальное введение препаратов гиалуроновой кислоты [8, 11, 12]. Внутрикостная терапия– это способ интервенционного лечения боли и связанных с ней моторных, сенсорных и сосудистых нарушений в условиях дегенеративнодистрофического процесса в позвоночнике и суставах, путем остеопунктуры, остеоперфорации или остеотрепанации. Целью которого является стимуляция репаративной регенерации костной ткани с усилением ее метаболизма, восстановление транскортикального капиллярного кровотока, снижение внутрикостной гипертензии и раздражения внутрикостных рецепторов. С последующим (или без него) введением аспирата аутологичного костного мозга, местного анестетика и других лекарственных или биологических препаратов болюсно или капельно в губчатое вещество кости для локального или системного воздействия. Внутрикостная терапия включает в себя туннелизацию кости, остеотрепанацию, остеорефлексотерапию, внутрикостные блокады (ВКБ), внутрикостные инфузии [8].
В 2007 г. российскими учеными РАН был создан лекарственный продукт фармакологической группы «регенеранты и репаранты»/«корректоры метаболизма костной и хрящевой ткани» «Гиалрипайер10/02 Хондрорепарант®» (ООО «Лаборатория ТОСКАНИ»).
Впервые была использована технология твердофазной модификации гиалуроновой кислоты. Для усиления лечебного эффекта к ней были привиты аминокислоты, пептиды, микроэлементы и витамины. При внутримышечном введении препарата в ткани происходит замедление инволюционных изменений миоцитов за счет повышения их пролиферативной активности, стимулирования образования каркасных белков матрикса соединительной и мышечной ткани (коллагена, эластина, титина и др.), блокирования оксидативного пути воспаления [11]. Гиалуроновая кислота—один из основных структурных элементов матрикса соединительной, мышечной и нервной ткани обеспечивает клеточную миграцию и пролиферацию, взаимодействие с клеточными рецепторами поддерживает гидродинамику тканей, регулирует вискосапплементацию тканей, снижает риск фиброза за счет подавления избыточной выработки коллагена [12].
Цель исследования — описание клинического наблюдения сочетанного применения внутрикостных блокад и внутримышечного локального введения «Хондрорепаранта Гиалрипайер» у пациентов с рецидивирующей болью в спине и грыжей межпозвонкового диска с последующей оценкой результатов лечения и катамнезом.
Описание клинического наблюдения
Описание клинического наблюдения выполнено в рамках научного исследования кафедры алгологии и реабилитации Института восточной медицины ФГАОУ ВО «Российский университет дружбы народов имени Патриса Лумумбы» «Клинико-морфологические особенности и лечение отдельных видов поясничных дорсопатий» Протокол исследования и информированное согласие пациентов одобрены локальным комитетом по этике Медицинского института РУДН (Протокол № 21 от 20/04/17).
Пациентка Я., 36 лет, обратилась в Клинику лечения боли с жалобами на выраженные простреливающие боли в пояснице, распространяющиеся в левую ногу, усиливающиеся при малейшем движении.
Из анамнеза известно, что пациентка работает врачом-стоматологом, в процессе работы испытывает длительные статические нагрузки, часто находится в неудобной позе. Последние два года периодически в конце рабочего дня стала отмечать появление болей в спине, которые самостоятельно проходили после ночного сна. Ухудшение самочувствия отмечает в течение 4 месяцев, когда после физической нагрузки «прострелило» поясницу и левую ногу. Получала амбулаторное лечение в поликлинике по месту жительства. Назначались НПВС, миорелаксанты, витамины группы В, капсаицин — без эффекта. Боли усиливались.
В связи с неэффективным амбулаторным лечением пациентка была госпитализирована в неврологический стационар областной клинической больницы, где был продолжен курс лечения с применением, аналгетиков, НПВС, противосудорожных препаратов, трициклических антидепрессантов, сосудистых препаратов, лечебной физической культуры, массажа, мануальной терапии. После курса стационарного лечения, болевой синдром уменьшился на 50 % от исходного уровня, пациентка была выписана к труду.
Сегодня утром после неловкого движения боли в пояснице и левой ноге внезапно усилились, приобрели простреливающий характер, появилась анталгическая поза, ходьба была невозможна из-за боли. От повторной госпитализации в стационар пациентка отказалась и обратилась в Клинику лечения боли.
При объективном осмотре: состояние удовлетворительное. Нормостенического телосложения, подкожножировая клетчатка развита умеренно, рост 160 см, вес 55 кг. Периферических отеков нет. В легких дыхание везикулярное. Границы сердца в норме. Тоны сердца ясные, ритмичные. АД 120/80 мм рт. ст. Живот мягкий, безболезненный. Стул и диурез в норме.
Неврологический статус: в сознании, ориентирована в месте и времени, менингеальных симптомов нет. Черепные нервы без особенностей. Положение пациентки вынужденное, анталгическая поза. Блок движений в поясничном отделе позвоночника. Поясничный лордоз сглажен, сколиоз поясничного отдела позвоночника влево, латерофлексия таза.
При пальпации определяется болезненность остистых отростков L4-S1 позвонков, болезненность задней верхней ости левой подвздошной кости, левой грушевидной мышцы, головки левой малоберцовой кости. Выявлено выраженное напряжение и болезненность параспинальных мышц поясничного отдела позвоночника больше слева.
Обращала на себя внимание гипотония и гипотрофия ягодичных и икроножных мышц слева, снижение мышечной силы в разгибателях левой стопы до 4 баллов, отсутствие слева ахиллова рефлекса. Была нарушена болевая и температурная чувствительность в зоне иннервации L5 корешка слева. Симптом Ласега определяется слева с угла 10°, справа—с угла 60°. Степень выраженности болевого синдрома по визуально-аналоговой шкале боли (ВАШ) составляла 9 баллов. По данным русифицированного МакГилловского болевого опросника боли (РМБО) общее число выбранных дескрипторов боли (ЧВД) составляло 17, общий ранговый индекс боли (РИБ) был равен 25. На «схеме тела» площадь боли составляла 10 %.
По данным магнитно-резонансной томографии (МРТ) поясничного отдела позвоночника: физиологический лордоз сглажен, продольная ось позвоночника отклонена влево, неполная сакрализация L5 позвонка, высота дисков L4-S1 снижена, диски дегидратированы, замыкательные пластинки поясничных позвонков деформированы остеофитами по передним и боковым контурам. L4-L5 медианная экструзия диска 5,9 мм с выраженной деформацией переднего контура дурального мешка и каудальной миграцией ткани диска вдоль задней поверхности тела L5 позвонка на 8 мм. Просвет корешкового канала умеренно сужен слева. Сагиттальный размер позвоночного канала на уровне диска сужен до 11,4 мм. Паравертебральные мягкие ткани без особенностей (рис. 1, 2). Консультация нейрохирурга: в связи с наличием каудальной миграции грыжи МПД L4-L5 на 8 мм, сужением позвоночного канала, длительностью болевого синдрома, показано хирургическое удаление грыжи МПД. От оперативного лечения пациентка отказалась.
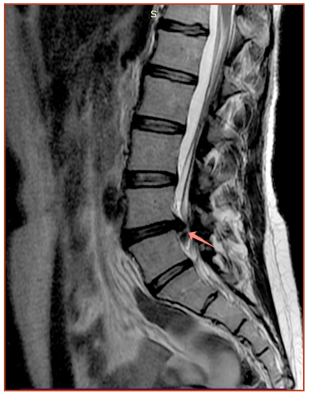
Рис.1. МРТ поясничного отдела позвоночника до лечения с применением ВКБ и ХГ, сагиттальный срез
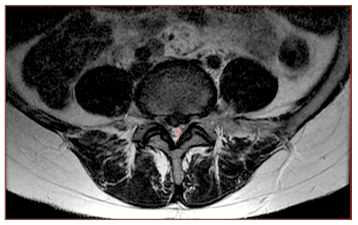
Рис. 2. МРТ поясничного отдела позвоночника до лечения с применением ВКБ и ХГ, аксиальный срез
В Клинике лечения боли проведено лечение с применением сочетания медицинской технологии «Внутрикостные блокады» (ВКБ) и локальной инъекционной терапии флаконной формы «Хондрорепаранта Гиалрипайер» (ХГ). Процедура ВКБ заключалась в следующем: после подписания пациенткой добровольного информированного согласия на процедуру, проведения пробы на аллергическую реакцию к лидокаину и измерения артериального давления, определялось место вкола спинальной иглы с мандреном Spinocan® размером 0,9×88 мм/20 G×3 ½ (Германия). После асептической обработки кожи делалась инфильтрация мягких тканей до надкостницы 2 мл 0,5 % раствора лидокаина. Затем игла методом вдавливаниявкручивания вводилась на глубину до 5 мм в губчатую ткань кости. Из иглы извлекался мандрен, канюлю соединяли со шприцем с раствором лидокаина 0,5 % 3 мл и дексаметазона 4 мг. Получали аспирационную пробу. В шприц набирали 2–3 мл аутологичного костного мозга, в течение 10 с проводился гемолиз эритроцитов, и получившуюся смесь в объеме 6–7 мл вводили внутрикостно, болюсно, очень медленно.
Внутрикостные введения применялись с интервалом 1 раз в 4–6 дней по следующей схеме: 1 процедура – проведена ВКБ в задние верхние ости левой и правой подвздошных костей (рис. 3). 2 процедура –проведена ВКБ в остистый отросток L5 позвонка. После проведения данных внутрикостных блокад болевой синдром в позвоночнике и ягодице регрессировал до 5 баллов по ВАШ, а в левой ноге на уровне фибулярного канала составлял 6 баллов. Пациентка начала ежедневные занятия статическими упражнениями. На 3 визите были выполнены ВКБ в бугристость левой бедренной кости и головку левой малоберцовой кости. После данной процедуры регрессировали не только болевой синдром в спине и левой ноге до 4 баллов по ВАШ, но и слабость разгибателя первого пальца левой стопы, нормализовалась болевая и температурная чувствительность в левой ноге. Пациентка стала увереннее ходить. 4 процедура — выполнена ВКБ в левую наружную лодыжку. Болевой синдром, отмеченный пациенткой по ВАШ, составлял 3 балла, по данным РМБО общее ЧВД составляло 4, общий РИБ –5, Площадь боли составляла 1,5 %. Симптом Ласега был отрицателен с двух сторон. Объем активных движений в пояснице был ограничен незначительно. Сохранялась легкая болезненность и напряжение параспинальных мышц поясницы, левой грушевидной и икроножной мышц. В комплекс ЛФК было рекомендовано добавить динамические упражнения, пациентка стала посещать плаванье. Выписана к труду, при этом поменяла условия работы, в результате чего значительно снизились статические и физические нагрузки.
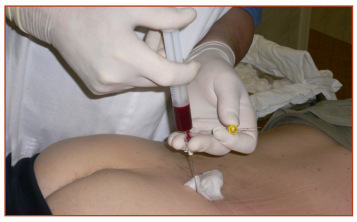
Рис. 3. Внутрикостная блокада в правую заднюю верхнюю ость подвздошной кости. Введение компонентов блокадной смеси: аспират аутологичного костного мозга, лидокаин, дексаметазон)
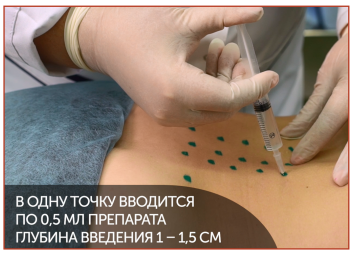
Рис. 4. Введение Хондрорепаранта в параспинальные мышцы
После завершения локальной инъекционной терапии болевой синдром в спине и левой ноге, отмеченный пациенткой по ВАШ, составлял 1 балл, по данным РМБО общее ЧВД составляло 2, общий РИБ –2, площадь боли составляла 0,5 %. Неврологический дефицит не выявлен. Так же регрессировали не только напряжение и болезненность паравертебральных мышц, но мышц левой ягодицы и голени. Объем движений в пояснице—полный.
Катамнез наблюдения составил 3 месяца. Через 3 месяца боли в спине и ноге не беспокоят. Движения в позвоночнике без ограничения, напряжения и болезненности параспинальных мышц, мышц левой ноги не выявлено.
По данным МРТ поясничного отдела позвоночника форма и размер позвонков не изменены. Поясничный лордоз сглажен. Признаки гипогидратации межпозвонкового диска L4-L5 со снижением высоты. Межпозвонковый диск L4-L5 выстоит в просвет позвоночного канала на 5 мм с каудальной миграцией 8 мм. Центральная часть позвоночного канала незначительно сужена до 10,5 мм. Паравертебральные мягкие ткани без особенностей. По сравнению с предыдущим исследованием отмечается положительная динамика в виде повышения гидратации МПД L4-L5, уменьшения размеров грыжи, изменения ее конфигурации, уменьшения поясничного стеноза. (рис. 5, 6).
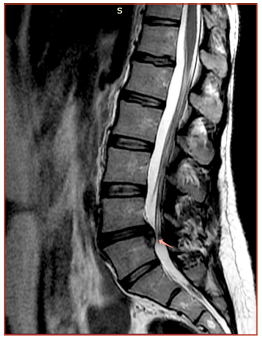
Рис. 5. МРТ поясничного отдела позвоночника после лечения с применением ВКБ и ХГ, сагиттальный срез
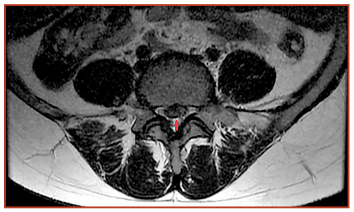
Рис. 6. МРТ поясничного отдела позвоночника до лечения с применением ВКБ и ХГ, аксиальный срез
Заключение Обезболивание является неоптимальной стратегией для людей, имеющих грыжу межпозвонкового диска [1]. Традиционная фармакотерапия регламентирует использование в лечении противосудорожных препаратов, ингибиторов обратного захвата серотонина и норэпинефрина, трициклических антидепрессантов, местных анестетиков и капсаицина, витаминов группы В [5,6,7], при этом неудовлетворительные успехи в лечении рецидивирующей боли в спине встречаются достаточно часто. Не маловажную роль в этом процессе играют изменения в мышечной системе.
Применение внутрикостных блокад основано на остеогенной концепции нейроортопедических заболеваний (Соков Е.Л. 1996) согласно которой патогенез неспецифической боли в спине представляется следующим образом: под действием комплекса предрасполагающих и разрешающих факторов (гиподинамия, аномалии позвоночника вредные привычки, подъем тяжестей, местное переохлаждение и др.) возникают дегенетативно-дистрофические изменения костной ткани, нарушение внутрикостного капиллярного кровотока, преимущественно за счет уменьшения венозного оттока и повышение внутрикостного давления. При этом перераздражаются внутрикостные рецепторы, что приводит к понижению сегментарных порогов возбуждения. В этих условиях облегчаются сегментарные аферентные и моторные реакции, уменьшается корковый контроль над сегментарными процессами. Это, в свою очередь, приводит к формированию рефлекторного болевого, миофасциального и ангиоспастического синдромов [8, 9, 10].
По нашему мнению, дегенерация и дистрофия костной ткани приводит нарушению осмотического механизма питания межпозвонкового диска и вызывает его дегенерацию, дистрофию, а также растрескивание фиброзного кольца. Повышение внутрикостного давления приводит к повышению внутридискового давления и вызывает выдавливание пульпозного ядра через растрескавшееся фиброзное кольцо — формируется грыжа межпозвонкового диска. Длительный болевой синдром в спине на фоне грыжи МПД вызывает локальные воспалительные реакции в параспинальных и других сегментарных мышцах, что в дальнейшем приводит к их дистрофии и жировой дегенерации, превращая острый болевой синдром в хроническую боль в спине.
Применение внутрикостных блокад влияет на дистрофический процесс костной ткани, стимулируя ее регенерацию, приводит к улучшению внутрикостного кровотока, снижению внутрикостного давления и раздражения внутрикостных рецепторов. Это обеспечивает регресс болевого, миофасциального, ангиоспастического синдромов. Снижение внутрикостного и внутридискового давления вызывает уменьшение размера экструзии и ее конфигурации, что приводит к регрессу неврологических симптомов дорсопатии. Применение флаконной формы «Хондрорепаранта Гиалрипайер» для внутримышечного введения обеспечивает торможение дегенерации параспинальных и других сегментарных мышц, предотвращая переход боли в спине в хроническую форму.
Литература
- Seyedhoseinpoor T., Taghipour M., Dadgoo M. et al. Alteration of lumbar muscle morphology and composition in relation to low back pain: a systematic review and meta-analysis // Spine J. 2022. Vol. 22. No. 4. Pp. 660–676. DOI: 10.1016/j.spinee.2021.10.018. Epub 2021 Oct 27. PMID: 34718177.
- Hodges P.W., Danneels L. Changes in structure and function of the back muscles in low back pain: different time points, observations, and mechanisms // J Orthop Sports Phys Ther. 2019. Vol. 49. Pp. 464–476. DOI: 10.2519/jospt.2019.8827.
- Goubert D., Oosterwijck V., Meeus M., Danneels L. Structural Changes of Lumbar Muscles in Non-specific Low Back Pain: A Systematic Review // Pain Physician. 2016. Vol. 19. No. 7. Pp. E985–E1000. PMID: 27676689.
- Agten A., Stevens S., Verbrugghe J. et al. Biopsy samples from the erector spinae of persons with nonspecific chronic low back pain display a decrease in glycolytic muscle fibers // Spine J. 2020. Vol. 20. No. 2. Pp. 199–206. DOI: 10.1016/j.spinee.2019.09.023. Epub 2019 Sep 27. PMID: 31563580.
- Клинические рекомендации – Скелетно-мышечные (неспецифические) боли в нижней части спины – 2023-2024-2025 (08.12.2023). Утверждены Минздравом РФ. 36 с.
- Хроническая боль в спине. Клинические рекомендации. Приняты на IV Конгрессе врачей первичного звена здравоохранения Юга России, IX Конференции врачей общей практики (семейных врачей) Юга России 7 ноября 2014 г., г. Ростов-на-Дону. 20 с.
- Баринов А.Н., Рожков Д.О., Махинов К.А. Лечение неспецифической боли в спине // РМЖ. 2017. Т. 25. № 21. С. 1553–1560. Barinov A.N., Rozhkov D.O., Makhinov K.A. Treatment of nonspecific back pain // RMZh. 2017. Vol. 25. No. 21. Pp. 1553–1560. (In Russ.)
- Корнилова Л.Е., Соков Е.Л., Корнилова А.А. et al. Сочетание внутрикостных блокад и внутримышечной локальной инъекционной терапии с применением флаконной формы ГИАЛРИПАЙЕР-02 Хондрорепарант при лечении боли в спине // Журнал неврологии и психиатрии им. С.С. Корсакова. 2023. Т. 123. № 12. С. 5964.
- Соков Е.Л., Корнилова Л.Е., Филимонов В.А. и др. Эффективность внутрикостных блокад при лечении спондилогенных расстройств // Ж. неврол. и психиатр им. С.С. Корсакова. 2008. Т. 108. № 5. С. 56–60. PMID: 18666356.
- Соков Е.Л., Корнилова Л.Е., Нестеров А.И. Дорсопатии по типу Модик и их внутрикостная терапия: монография. М.: Издательский дом Академии Естествознания, 2022. 86 с.
- Михайлова Н.П., Погодина М.А., Шавловская О.А. Хондропротектор нового поколения Гиалрипайер Хондрорепарант® в терапии болевых синдромов различной этиологии // РМЖ. 2015. Т. 16. С. 932.
- Pereira H. et al. Hyaluronic Acid // In: Oliveira J., Pina S., Reis R., San Roman J. (eds) Osteochondral Tissue Engineering. Advances in Experimental Medicine and Biology. Vol. 1059. Springer, Cham. URL: https://doi. org/10.1007/978-3-319-76735-2_6





